高血圧について(3)
高血圧症(高血圧治療ガイドライン2019参考)
高血圧の診断基準:どの程度であれば高血圧と呼ぶのか
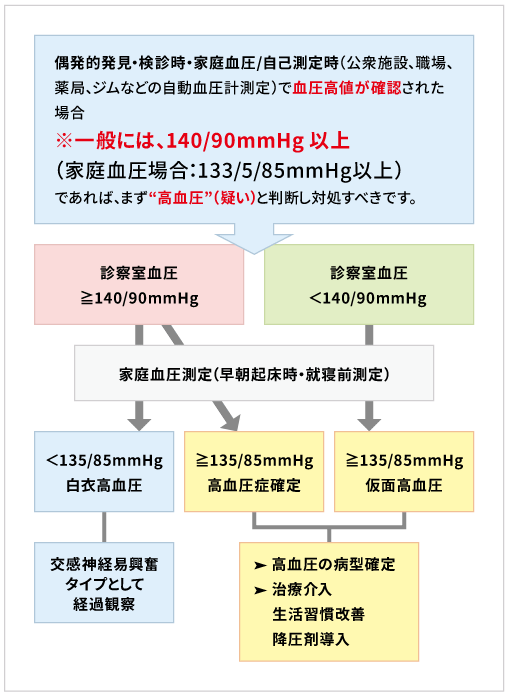
血圧は様々な状況において大きく、ダイナミックに変動します。即ち、環境変化(家庭、診察室、職場)や日内変動(早朝起床時、就寝前)を念頭において「高血圧」を理解しなければなりません。「高血圧」は、原則として、診察室測定血圧と家庭測定血圧によって定義されます。
| 分類 | 診察室血圧(mmHg) | ||
| 収縮期血圧 (最高血圧) |
拡張期血圧 (最低血圧) |
||
| 正常血圧 | 120未満 | かつ | 80未満 |
| 正常高値血圧 | 120〜129 | かつ | 80未満 |
| 高値血圧 | 130〜139 | かつ または |
80〜89 |
| I度高血圧 | 140〜159 | かつ または |
90〜99 |
| II度高血圧 | 160〜179 | かつ または |
100〜109 |
| III度高血圧 | 180以上 | かつ または |
110以上 |
| (孤立性) 収縮期高血圧 |
140以上 | かつ | 90以上 |
| 分類 | 家庭血圧(mmHg) | ||
| 収縮期血圧 (最高血圧) |
拡張期血圧 (最低血圧) |
||
| 正常血圧 | 110未満 | かつ | 75未満 |
| 正常高値血圧 | 115〜124 | かつ | 75未満 |
| 高値血圧 | 125〜134 | かつ または |
75〜84 |
| I度高血圧 | 135〜144 | かつ または |
85〜89 |
| II度高血圧 | 145〜159 | かつ または |
90〜99 |
| III度高血圧 | 160以上 | かつ または |
100以上 |
| (孤立性) 収縮期高血圧 |
135以上 | かつ | 85以上 |
| 成人における、一般的な正常血圧基準 | ||
| 正常血圧 | 診察室血圧 | 家庭血圧 |
| 120/80mmHg未満 | 115/75mmHg未満 | |

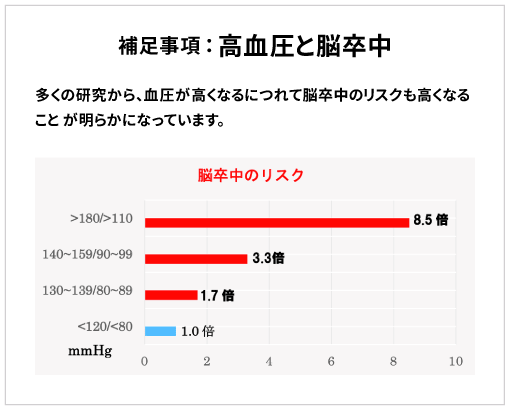
高血圧の危険性(診察室血圧に基づいた脳・心血管病リスク層別化)
高血圧以外の様々な要因(予後影響因子)が加わることにより、脳・心血管病(脳梗 塞・脳出血・心筋梗塞など)発症の危険がさらに高まります。

| リスク層 | 高値血圧 上130-139 下80-89 mmHg |
I度高血圧 上140-159 下90-99 mmHg |
II度高血圧 上160-179 下100-109 mmHg |
III度高血圧 上≧180 下≧110 mmHg 以上 |
| リスク第一層 リスク因子なし |
低リスク | 低リスク | 中等リスク | 高リスク |
| リスク第二層 年齢、男性、脂質異常症、喫煙のいずれかあり |
中等リスク | 中等リスク | 高リスク | 高リスク |
| リスク第三層 脳心血管病既往、心房細動、糖尿病、CKDのいずれか、または、リスク第二層の危険因子が3つ以上あり |
高リスク | 高リスク | 高リスク | 高リスク |
血圧高値が判明したら
血圧はどこまで下げるべきか?

※追記事項
- ・蛋白尿陽性:随時尿で0.15g/gCr以上
- ・併存疾患などによって、一般に降圧目標が130/80mmHg未満とされる場合は、75歳以上でも忍容性があれば個別に判断し、130/80mmHg未満を目指す
- ・過降圧への注意(忍容性)降圧幅、降圧速度は個人の病態により異なるので個別に慎重に判断する必要がある。特に、高齢者では、“立ちくらみ”、“めまい”などの自覚症状を伴う場合は注意を要する。頸動脈、脳主幹動脈に狭窄や閉塞が存在する場合は、過度の降圧は脳血流障害による脳梗塞を誘発する可能性があり特に慎重を要する。
血圧は、1日のなかでもダイナミックに変化します
血圧上昇の要因とは、
①日内変動
- 一般的に、早朝~起床時は交感神経興奮優位(“さあ、これから働くぞ!”)のため血圧が上昇することが多い(いわゆる“早朝高血圧”)。しかし、覚醒後、仕事をするために動き回ることにより適度な運動が負荷され血圧は低下する。早朝高値でも、外来や健診で測定する時には血圧は正常に もどっていることが多い。
就寝前は、1日が終わりほっとして副交感神経が優位になることに加え、入浴や晩酌などにより末梢血管が拡張することにより血圧は低下する(まれに、この逆のパターンの人も)。
②季節変動
- ※10℃の気温変化に対して、10mmHg以上の血圧変動を示す病態。
※冬の血圧上昇の要因。
・気温低下による末梢血管抵抗上昇
・交感神経活性化亢進
・レニンアンギオテンシン系の活性化
・塩分摂取(冬の食べ物)の増加
※夏の暑い時期は、上記と逆の理由で血圧が低下するのが一般的な現象。しかし、夏に血圧が上昇する場合もある(逆転変動群)。
・夏の重労働者、農作業者
・暑さによる不眠
③ストレス要因(精神的・肉体的)
- 強いストレスや不眠、激しい運動や肉体労働により血圧は上昇。 特に、良質な睡眠が得られない睡眠障害の場合(メンタル要因、睡眠時無呼吸 症候群、顎関節症、歯ぎしりなど)、翌朝の早朝血圧は上昇。
日常生活での“息むような動作” 時(時排便、重い物を急に持ち上げるなど)にも、血圧は一過性に上昇。
④薬物の影響
- 鎮痛剤、抗癌剤、漢方薬(甘草)…等の様々な薬物でも血圧が上昇。

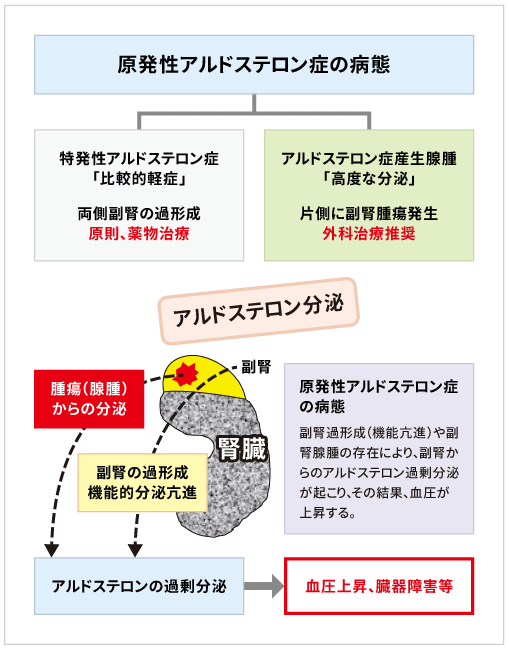
二次性高血圧症(特に、原発性アルドステロン症について)
一般に、血圧は加齢とともに上昇します。
加齢による動脈硬化に加え、生活習慣の変化(塩分過多の食事、運動不足、肥満)や体質的・遺伝的な要因が加わることによって血圧は上昇します。これらを本態性高血圧症と呼び、高血圧症の90数パーセント占めます。
一方、本態性高血圧症以外、すなわち他の疾患によって高血圧が招来されるタイプの 高血圧症があり、これを二次性高血圧症と呼びます。
| 二次性高血圧症 |
| 腎血管性高血圧、腎実質性高血圧 |
| 原発性アルドステロン症 (以外に多い通常疾患) |
| 睡眠時無呼吸症候群 |
| 褐色細胞腫 |
| クッシング症候群 |
| 薬物誘発性高血圧 |
| 大動脈狭窄症 |
| 甲状腺機能低下症、甲状腺機能亢進症 |
| 副甲状腺機能亢進症 |
| 脳幹部血管圧迫 |


| JES2016:コンセンサス | |
| スクリーニング 対象 |
全高血圧 特にPA高頻度の高血圧群 |
| スクリーニング 判定基準 |
PAC:>120pg/mlかつARR:>200 (ARR:PAC/PRA比) |
| 機能確認検査 | ①カプトリル負荷試験 ②フロセミド立位試験 ③生理食塩負荷試験 ④経口食塩負荷試験 1つ以上で基準を満たす場合は陽性 |
| 局在診断 | AVS(副腎静脈サンプリング)必須 局在診断 ※35歳以下でCTで片側副腎に1cm以上の腫瘍を認める 場合は、省略可→手術 |
原発性アルドステロン症診断におけるスクリーニング検査の適応
※スクリーニング検査の適応となるケース
- ①低K血症
※PAにおける低K血症の比率:20~30%
※血清K値の日内変動:0.4mEq/L程度
→PA診断の鋭敏な指標とは言えないが、尿中K排泄亢進はPA早期より出現
→尿中K排泄亢進の目安:
・血清K値3.8mEq/L未満
・尿中K/Na比:0.25以上 - ②II度以上の高血圧(SBP:160mmHg以上、DBP:100mmHg以上)
- ③コントロール不良、治療抵抗性の高血圧症
- ④40歳未満、比較的若年者ですでに脳心腎血管イベントを発症した高血圧症例
- ⑤ACE 阻害薬、ARBなどレニン-アンギオテンシン系阻害薬服用にもかかわらず、血清K3.8mEq/ml未満の症例
- ⑥PA では、尿細管における尿酸排泄能の亢進
血清尿酸値低値:4.6±1.0mg/dl - ⑦他の補完的判定法
PAC:120pg/ml以上かつPRA:1.0ng/ml/h以下
高血圧治療の基本
薬物治療の有無にかかわらず、生活習慣の改善が基本です。
| チェック項目 | 具体的な内容 |
| 塩分制限 | 食塩摂取量:6g/日未満 |
| 体重 (肥満の是正) |
BMI:25未満 (理想的にはBMI:22未満) |
| 飲酒習慣 (適量飲酒) |
アルコール量 男性 20~30ml/日以下 女性 10~20ml/日以下 |
| 運動 | 毎日30分/以上または 週180分以上(5000〜8000歩/日) |
| 推奨される 食事内容 |
野菜・果物、多価不飽和脂肪酸(魚に多く含まれる)を積極的に接種。飽和脂肪酸や高コレステロール食材を控える。 |
| 喫煙 | 原則禁煙、受動(間接)も避ける |
| その他 | 季節変動(寒い時期の保温)、情動・メンタルコントロ ール(易怒、興奮、不眠など)に注意 |
※BMI(肥満度):体重(kg)÷身長×身長(m)
- BMI:22理想的な値
- BMI:25以上、肥満
※アルコール適量
- ビール:中瓶 1本
- 日本酒:1合
- ワイン:2杯
- 焼酎:半合
- ウィスキー:ダブル1杯